Procedure e protocolli adottati
Perchè questo documento/Why this document
Il coronavirus SARS-Cov-2 causa una malattia, denominata dall’Organizzazione Mondiale della Sanità (OMS) “COVID-19”, caratterizzata da febbre, tosse e disturbi respiratori con manifestazioni cliniche che vanno dal comune raffreddore alla polmonite grave con sindrome da distress respiratorio, shock settico e insufficienza multiorgano. Nella maggior parte dei casi (circa l’80%) finora riportati si manifesta in forma paucisintomatica o lieve.
SARS-Cov-2 colpisce più gravemente gli over 65 con pregressa patologia cardiovascolare, patologia respiratoria cronica, diabete o soggetti fragili. La mortalità aumenta con l’età.
È necessario che la struttura disponga di un piano d’azione che comprende 5 elementi chiave: 1) ridurre la morbilità e la mortalità tra le persone infette; 2) minimizzare la trasmissione; 3) garantire la protezione degli operatori sanitari; 4) mantenere il funzionamento del sistema sanitario; e 5) mantenere la comunicazione tra gli ospiti e i loro familiari.
The SARS-Cov-2 coronavirus causes a disease, named by the World Health Organization (WHO) “COVID-19”, characterized by fever, cough and respiratory disorders with clinical manifestations ranging from the common cold to severe pneumonia with distress syndrome respiratory, septic shock and multi-organ failure. In the majority of cases (about 80%) reported so far it manifests itself in a paucisymptomatic or mild form. SARS-Cov-2 affects more severely those over 65 with previous cardiovascular disease, chronic respiratory disease, diabetes or frail subjects. Mortality increases with age. The facility must have an action plan that includes 5 key elements: 1) reduce morbidity and mortality among infected people; 2) minimize transmission; 3) ensure the protection of health workers; 4) maintain the functioning of the health system; and 5) maintaining communication between guests and their family members.
Modalità di trasmissione dell'infezione/Mode of transmission of the infection
Sulla base dei dati al momento disponibili, l’OMS ribadisce che il contatto con i casi sintomatici (persone che hanno contratto l’infezione e hanno già manifestato i sintomi della malattia) è il motore principale della trasmissione del nuovo coronavirus SARS-Cov-2.
È ritenuto possibile, sebbene in casi rari, che persone nelle fasi prodromiche della malattia, e quindi con sintomi assenti, possano trasmettere il virus. Tuttavia, rimane la possibilità della trasmissione del virus da soggetti nei quali la malattia si manifesta in forma lieve o paucisintomatica.
L’infezione da SARS-Cov-2 si trasmette da persona a persona attraverso:
gocce respiratorie (droplets) che non rimangono sospese nell’aria e si depositano a 1 – 2 metri;
contatto diretto delle mucose con secrezioni o materiale contaminato, che può essere trasportato in mani o oggetti;
contatto con superfici o cute contaminata (probabile); • trasmissione nosocomiale, specialmente agli operatori sanitari.
SARS-Cov-2 colpisce più gravemente gli over 65 con pregressa patologia cardiovascolare, patologia respiratoria cronica, diabete o soggetti fragili. La mortalità aumenta con l’età.
È necessario che la struttura disponga di un piano d’azione che comprende 5 elementi chiave: 1) ridurre la morbilità e la mortalità tra le persone infette; 2) minimizzare la trasmissione; 3) garantire la protezione degli operatori sanitari; 4) mantenere il funzionamento del sistema sanitario; e 5) mantenere la comunicazione tra gli ospiti e i loro familiari.
Based on the data currently available, WHO reiterates that contact with symptomatic cases (people who have contracted the infection and have already manifested the symptoms of the disease) is the main driver of transmission of the new SARS-Cov-2 coronavirus.
It is believed possible, although in rare cases, that people in the prodromal stages of the disease, and therefore with no symptoms, can transmit the virus. However, there remains the possibility of transmission of the virus from subjects in which the disease manifests itself in a mild or paucisymptomatic form.
SARS-Cov-2 infection is transmitted from person to person through:
respiratory drops (droplets) which do not remain suspended in the air and are deposited at 1 – 2 meters;
direct contact of mucous membranes with secretions or contaminated material, which can be carried in hands or objects;
contact with contaminated surfaces or skin (probable); • nosocomial transmission, especially to healthcare professionals.
SARS-Cov-2 affects more severely those over 65 with previous cardiovascular disease, chronic respiratory disease, diabetes or frail subjects. Mortality increases with age. The facility must have an action plan that includes 5 key elements: 1) reduce morbidity and mortality among infected people; 2) minimize transmission; 3) ensure the protection of health workers; 4) maintain the functioning of the health system; and 5) maintaining communication between guests and their family members.
Perchè gli ospiti sono a rischio/Because guests are at risk
Gli ospiti delle strutture psichiatriche possono essere vulnerabili all’infezione COVID-19 per i seguenti motivi:
Hanno stretti contatti con altre persone (dipendenti e collaboratori struttura) e gli altri ospiti.
La presenza di ospiti con deterioramento cognitivo può rendere difficile l’applicazione delle
precauzioni di contatto e dell’isolamento.
La difficoltà nell’indossare la mascherina
Guests in psychiatric facilities can be vulnerable to COVID-19 infection for the following reasons:
They have close contacts with other people (employees and facility collaborators) and other guests.
The presence of guests with cognitive impairment can make it difficult to apply the contact and insulation precautions.
The difficulty in wearing the mask
Perché anche gli operatori, i familiari, i volontari sono a rischio/Because operators, family members and volunteers are also at risk
gli operatori nelle strutture psichiatriche è esacerbata la necessità di uno stretto contatto fisico con gli ospiti durante le attività di igiene personale, aiuto nell’alimentazione o nelle terapie.
Per i familiari i gesti di affetto e la consueta vicinanza fisica possono favorire la trasmissione dell’infezione dagli uni agli altri.
Per i volontari le attività abitualmente loro affidate quali fare compagnia, aiutare nella somministrazione dei pasti possono favorire la trasmissione dell’infezione dagli uni agli altri.
Since COVID-19 is caused by a virus linked to transmission between individuals; please note that for operators in psychiatric facilities the need for close physical contact with guests during personal hygiene, feeding aid or therapies is exacerbated. For family members, gestures of affection and the usual physical closeness can favor the transmission of the infection from one to another. For the volunteers, the activities usually entrusted to them such as keeping company, helping in the administration of meals can favor the transmission of the infection from one to another.
INTERVENTI: preparare il piano di prevenzione e intervento/INTERVENTIONS: prepare the prevention and intervention plan
Per villa Belvedere srl E’ stata NOMINATA CAPASSO MARIA ROSARIA come referente per la prevenzione e controllo dell’adeguamento nell’ambito della struttura delle procedure di gestione emergenza COVID-19.
E’ stato predisposto dal titolare, dalla referente e dai lavoratori un piano di prevenzione e intervento tenendo in considerazione:
– le disposizioni nazionali e regionali in materia e le variazioni delle stesse;
– i requisiti per la segnalazione di ospiti con sintomi compatibili con COVID-19;
– le indicazioni per la gestione degli ospiti sospetti/probabili/confermati COVID-19;
– La pianificazione e la realizzazione del piano di controllo e prevenzione delle Infezioni per COVID-19.
Prevention and control measures aimed at preventing SARS-Cov- infection are important, they must be planned before the possible manifestation of a COVID-19 epidemic and, during the eventual exacerbation of the same, preventive control and management should be intensified. For villa Belvedere srl CAPASSO MARIA ROSARIA has been APPOINTED as the contact person for the prevention and control of adaptation within the framework of the COVID-19 emergency management procedures.
A prevention and intervention plan was prepared by the owner, the contact person and the workers taking into account:
– the national and regional provisions on the subject and their variations;
– requirements for reporting guests with symptoms compatible with COVID-19;
– indications for the management of suspected / probable / confirmed COVID-19 guests;
– The planning and implementation of the control and prevention plan for COVID-19 infections.
FASI 1/Phase 1
Ingresso/Entrance
L’operatore all’ingresso indossa mascherina chirurgica e misura la temperatura corporea, con termometro dedicato, a ciascuna persona oltre che agli operatori, che entrano in struttura. Tutti gli individui che effettuano l’accesso devono in ogni caso indossare la mascherina chirurgica. Terminate le operazioni preliminari, le pone le domande di screening per il rischio espositivo.
Nel caso in cui la valutazione all’ingresso dia esito positivo per uno solo dei parametri valutati la persona non può accedere alla struttura.
Per i fornitori che devono scaricare la merce è permesso l’accesso esclusivamente nell’area esterna alla struttura. Gli operatori della struttura e il titolare non hanno alcun contatto con l’autista in quanto l’ordine viene effettuato via telefono o mail ed il pagamento viene effettuato online . La merce viene ritirata dal personale addetto munito di DPI che igienizza la merce scaricata prima di portarla dentro.
Residenti
Per i nuovi accessi, si procederà ad effettuare un modulo di accoglienza dedicato ai nuovi ospiti e a garantire un adeguato distanziamento sociale fra di loro, allo scopo di garantire un ulteriore filtro contro la diffusione del virus in una possibile fase di incubazione.
– isolamento di 14 giorni in via precauzionale, e sottoposti a sorveglianza attiva con esecuzione di tampone in caso di comparsa dei sintomi. In caso di positività al tampone, l’ospite dovrà essere preso in carico dall’Asl Competente.
– I casi sospetti saranno comunque sottoposti a tampone e isolati dagli altri fino all’esito del risultato.
Gli spazi della struttura sono stati riorganizzati per un adeguato distanziamento sociale.
Gestione Residente positivo sintomatico o asintomatico:
l’ospite rilevato positivo al COVID-19 dal test sierologico e/o da tampone viene preso in carico dalla ASL Competente. Il gestore della struttura comunica obbligatoriamente al Medico di Base incaricato del singolo paziente la positività al Covid- 19. Il Medico a sua volta darà comunicazione al locale dipartimento di prevenzione.
Per una gestione ottimizzata delle risorse e adempimento alle misure di prevenzione per l’infezione (in caso di positività o sospetto della stessa e in attesa del trasferimento in apposita struttura) si provvederà a :
evitare di entrare in stanza di un residente COVID-19 se non è necessario a fini assistenziali;
raggruppare le attività e pianificarle minimizzando il numero di ingressi in stanza;
raggruppare pazienti in COVID-19 in stanze dedicate (minor numero di stanze possibili);
contingentare DPI (tenere un registro delle scorte e dei consumi giornalieri).
- Sanificare nell’immediato i locali e le attrezzature che sono state a contatto con l’ospite
Disinfettare sempre gli strumenti riutilizzabili (termometro, stetoscopio,etc..) e gli elettromedicali con alcol etilico 70% o l’ipoclorito di sodio allo 0,5%.
Per quanto riguarda tutti gli ambienti è necessario:
effettuare una frequente areazione naturale e sanificazione dei locali;
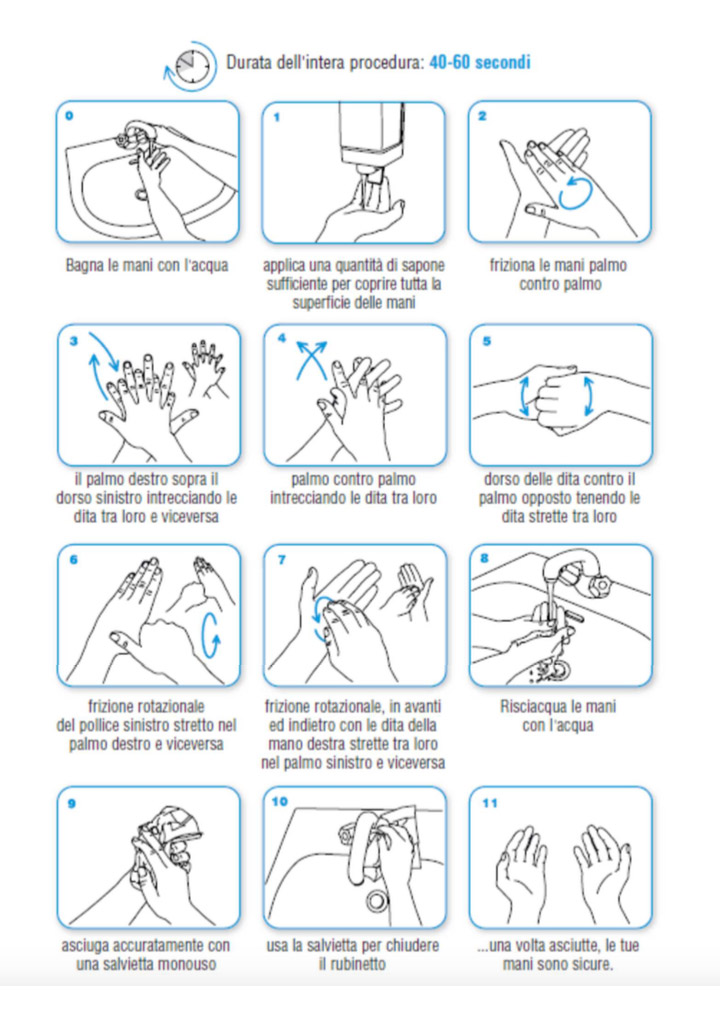
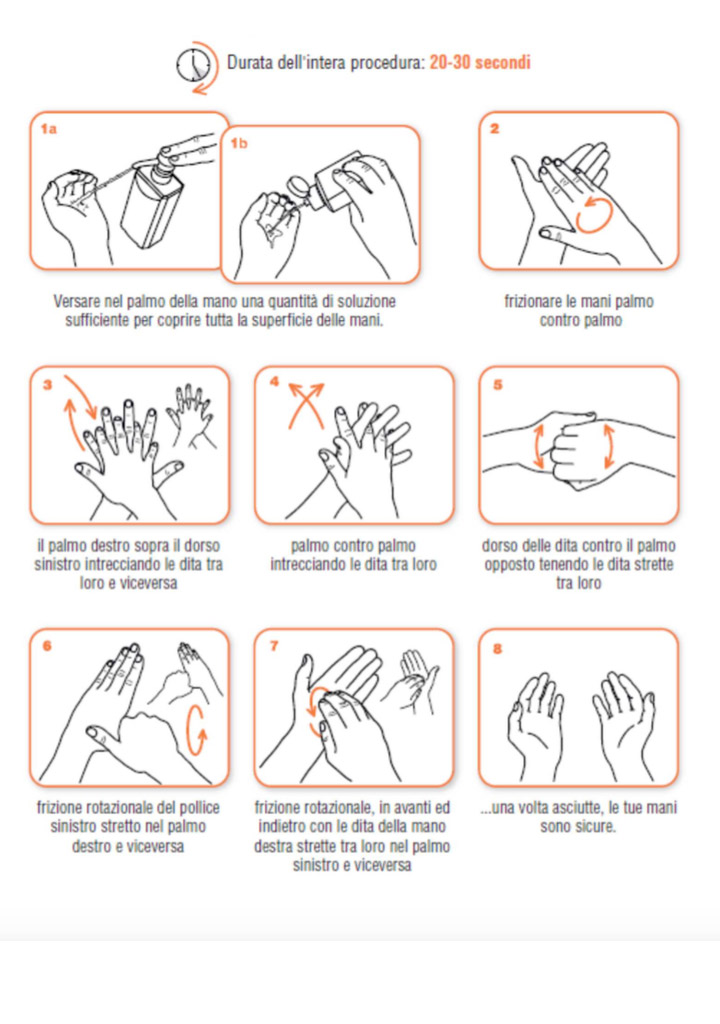
realizzare una corretta igiene delle superfici (con disinfettanti per superfici contenenti alcol al 70% – etanolo – oppure a base di ipoclorito di sodio allo 0,5% – candeggina) e delle mani (con acqua e sapone per almeno 20 secondi, meglio se per 40-60 secondi, oppure con un disinfettante per mani a base alcolica, per la stessa durata).
personale della struttura a seguito di contatto stretto con un caso positivo di COVID-19, ma è in salute, a conclusione della propria attività lavorativa giornaliera, potrà scegliere una delle seguenti opzioni:
rientro al proprio domicilio, evitando contatti con altre persone;
pernottamento nella stessa struttura di lavoro, qualora possibile;
alloggio nelle strutture alberghiere appositamente allestite dalle ASL (se allestite)
Dovrà adottare interamente le misure protettive (Vestizione/svestizione, Lavaggio mani, etc.).
Soltanto ad esito positivo del tampone il personale sarà sospeso dall’attività lavorativa.
Personale della struttura con sintomatologia respiratoria o esito positivo per COVID-19. Non può entrare in struttura e deve avvisare tempestivamente il proprio Medico Curante.
Per I rifiuti urbani prodotti dalla struttura in presenza di caso COVID-19 si prevede la sospensione della raccolta differenziata. Si dovranno applicare le seguenti modalità:
– il comune attiverà il gestore dei rifiuti speciali che a sua volta contatterà la struttura per adottare le corrette disposizioni.
– i rifiuti urbani della struttura saranno raccolti e conferiti in non differenziati, in idonei contenitori chiusi forniti dal gestore, dedicati e opportunamente dimensionati in base alle necessità della struttura. Si richiede l’utilizzo di 2 o 3 sacchi anziché 1.
– I contenitori saranno collocati in aree idonee di pertinenza della struttura opportunamente individuate;
– Laddove non siano presenti idonee aree di pertinenza della struttura il gestore dei rifiuti, in accordo con il Comune, valuterà collocazioni alternative anche in relazione alla specifica tipologia di contenitore assicurando le eventuali misure di sicurezza necessarie;
– Il gestore provvede alla consegna alla struttura delle necessarie indicazioni per il confezionamento e di eventuali KIT di confezionamento.
– I rifiuti devono essere trattati come rifiuti clinici infettivi di categoria B Gestione della demenza in residenti negativi al Covid – 19
residenti con demenza si specificano le seguenti indicazioni:
– i residenti possono non indossare la mascherina se crea agitazione, maggior wandering, nervosismo;
– rendere le camere personali ancora più accoglienti creando percorsi per il wandering;
– nell’impossibilità di intervenire tempestivamente per evitare il contatto delle mani con bocca, naso e occhi,
– istituire dei momenti specifici della giornata, vari e cadenzati, in cui gli operatori, li aiutino a lavare viso e mani.
l’accesso dei Medici e professionisti vieni diviso per turni e disposti in diversi locali della struttura:
Assistente Sociale: 2 volte a settimana
Psichiatra: 3 volte a settimana
Direttore Sanitario: 2/3 volte a settimana
Psicologa: tutti i giorni
Oss: a turni settimanali
Visitatori: è consentito l’ingresso ai visitatori o familiari degli ospiti all’interno della struttura massimo 2 persone per paziente. Le visite avvengono solo su appuntamento. L’incontro dura circa mezz’ora non di più.
Ad ogni cambio di visita viene sanificata ed igienizzata la postazione con appositi prodotti.
Only one access point has been set up. If the structure has several entrances, all the others must remain closed, guaranteeing their usability in case of emergency. The operator at the entrance wears a surgical mask and measures the body temperature, with a dedicated thermometer, for each person as well as for the operators who enter the facility. All individuals who log in must in any case wear the surgical mask. Once the preliminary operations have been completed, he asks her the screening questions for the exposure risk. In the event that the entrance assessment gives a positive result for only one of the evaluated parameters, the person cannot access the facility. For suppliers who have to unload the goods, access is allowed only in the area outside the structure. The operators of the facility and the owner have no contact with the driver as the order is placed by phone or email and the payment is made online. The goods are collected by the staff equipped with PPE who sanitize the unloaded goods before taking them inside.
Residents
For new accesses, a welcome module will be carried out dedicated to new guests and to ensure adequate social distancing between them, in order to guarantee an additional filter against the spread of the virus in a possible incubation phase. – isolation of 14 days as a precaution, and subjected to active surveillance with execution of a swab in case of onset of symptoms. In the event of a positive swab, the guest must be taken over by the competent health authority.
– The suspected cases will still be subjected to a swab and isolated from the others until the result is obtained.
The spaces of the structure have been reorganized for an adequate social distancing. Resident positive management symptomatic or asymptomatic:
the host detected positive for COVID-19 from the serological test and / or from a swab is taken over by the competent ASL. The manager of the facility obligatorily communicates the positivity to Covid-19 to the GP in charge of the individual patient. The Doctor in turn will notify the local prevention department. For an optimized management of resources and compliance with the prevention measures for infection (in the event of a positive or suspected infection and pending transfer to a specific facility), the following will be done: avoid entering a COVID-19 resident’s room if it is not necessary for welfare purposes; group activities and plan them minimizing the number of entrances to the room; group COVID-19 patients in dedicated rooms (as few rooms as possible); quota IPR (keep a register of stocks and daily consumption).
Immediately sanitize the premises and equipment that have been in contact with the guest Always disinfect reusable instruments (thermometer, stethoscope, etc ..) and electro-medical devices with 70% ethyl alcohol or 0.5% sodium hypochlorite.
As regards all environments, it is necessary:
carry out frequent natural ventilation and sanitation of the premises; carry out a correct hygiene of the surfaces (with disinfectants for surfaces containing 70% alcohol – ethanol – or based on 0.5% sodium hypochlorite – bleach) and of the hands (with water and soap for at least 20 seconds, preferably for 40-60 seconds, or with an alcohol-based hand sanitizer, for the same duration).
staff of the facility following close contact with a positive case of COVID-19, but is healthy, at the end of their daily work activity, they can choose one of the following options:
return to home, avoiding contact with other people; overnight stay in the same work facility, if possible;
accommodation in hotel facilities specially set up by the ASLs (if set up) He / she will have to take all protective measures (dressing / undressing, washing hands, etc.). Only if the swab is successful will the staff be suspended from work. Facility staff with respiratory symptoms or positive outcome for COVID-19.
He cannot enter the facility and must promptly notify his attending physician. For urban waste produced by the structure in the presence of a COVID-19 case, the suspension of separate collection is envisaged. The following methods must be applied: – the municipality will activate the special waste manager who in turn will contact the structure to adopt the correct provisions. – the urban waste of the structure will be collected and delivered in unsorted, in suitable closed containers provided by the manager, dedicated and suitably sized according to the needs of the structure. The use of 2 or 3 bags is required instead of 1.
– The containers will be placed in suitable areas pertaining to the structure appropriately identified;
– Where there are no suitable areas pertaining to the structure, the waste manager, in agreement with the Municipality, will evaluate alternative locations also in relation to the specific type of container, ensuring any necessary safety measures;
– The manager delivers to the structure the necessary information for packaging and any packaging kits.
– Waste must be treated as category B infectious clinical waste Management of dementia in Covid negative residents
– 19 residents with dementia specify the following indications:
– residents can not wear the mask if it creates agitation, greater wandering, nervousness;
– make personal rooms even more welcoming by creating paths for wandering;
– unable to intervene promptly to avoid contact of hands with mouth, nose and eyes,
– set up specific times of the day, various and cadenced, in which the operators help them wash their face and hands. access for doctors and professionals is divided into shifts and arranged in different rooms of the facility: Social worker: 2 times a week Psychiatrist: 3 times a week Medical Director: 2/3 times a week Psychologist: every day Oss: in weekly shifts
Visitors: visitors or family members of guests are allowed to enter the facility with a maximum of 2 people per patient. Visits are by appointment only. The meeting lasts about half an hour no longer. At each change of visit the workstation is sanitized and sanitized with special products.
FASI 2/Phase 2
misure organizzative/organizational measures
Sono state applicate le seguenti misure organizzative:
• rafforzamento misure alternative di comunicazione con i familiari o persone significative (telefonate, videochiamate con uso di cellulari e tablet), garantendo un contatto quotidiano. È stato creato nello specifico un gruppo su Whatsapp con per la comunicazione continua tra familiari e operatori;
• Raccomandare a tutti gli operatori di eseguire l’igiene delle mani prima di accedere alla propria area operativa: lavaggio delle mani con acqua e sapone per almeno 60 secondi o con l’uso di igienizzanti a base alcolica per almeno 30 secondi.
Vengono garantiti idonei spazi di distanziamento sociale
visite autorizzate su prenotazione e turnazione
Contatto diretto tra il Medico Competente e datore di lavoro
Rilevazione della temperatura corporea in entrata di accesso e tra gli operatori e ospiti. Si detiene un registro dove viene presa la temperatura.
Gli operatori sono stati adeguatamente formati come descritto in seguito.
Interventi
- Formazione e addestramento del personale all’utilizzo dei Dispositivi di Protezione Individuale (DPI), le procedure per la sanificazione ambientale (ALLEGATO 1 – Procedure per la sanificazione ambientale), la corretta igiene delle mani, l’isolamento degli ospiti.
La dotazione, e la procedura per un costante approvvigionamento, di un numero sufficiente di DPI in relazione al numero di ospiti e di operatori; in particolare, devono essere effettuate stime adeguate circa le quantità necessarie di mascherine chirurgiche, filtranti facciali FFP2 e FFP3, guanti, camici monouso, protezioni oculari, disinfettanti e soluzione idroalcolica.
Le modalità da implementare per la ricerca attiva di potenziali casi tra i residenti e tra gli operatori e, in base alle disposizioni vigenti, le restrizioni dall’attività lavorativa degli operatori sospetti o risultati positivi al test per SARS-CoV-2. Gli operatori sospetti saranno allontanati per un periodo di 15 giorni.
La definizione dei criteri per suddividere la struttura in aree operative separate ,in caso di positività o sospetta positività, e un numero di operatori esclusivamente dedicati all’assistenza agli ospiti degenti nell’area con l’obiettivo di circoscrivere la diffusione dell’infezione.
L’aggiornamento dei piani di continuità operativa, se i membri del personale si dovessero ammalare o auto isolarsi perché sintomatici.
L’individuazione di un’area della struttura (ad esempio un nucleo o un piano) separata e che possa rimanere chiusa, da adibire all’isolamento degli ospiti nel caso dovessero presentarsi contemporaneamente più casi sospetti, probabili o confermati COVID-19 (di seguito: casi).
La predisposizione e la tenuta di un registro nel quale annotare il personale che si occupa dei casi. Il rischio deve essere valutato in modo individualizzato, ma in generale la normale attività lavorativa può continuare e dovrà essere garantita una sorveglianza sanitaria per rilevare precocemente la comparsa dei sintomi.
Il monitoraggio delle fonti di salute pubblica locali, regionali e nazionali per conoscere
l’evoluzione dell’epidemia nel proprio territorio.
- Le modalità e gli strumenti necessari per garantire la comunicazione tra ospiti e familiari nell’impossibilita’ che questi ultimi possano accedere alla struttura.
proteggere gli operatori
È documentato che le persone maggiormente a rischio di infezione da SARS-CoV-2 sono coloro che sono stati a contatto stretto con un ospite affetto da COVID-19 o coloro che si prendono cura di pazienti affetti da COVID-19.
Il rischio aumenta quando il contatto è ravvicinato (< 1 metro) e prolungato (> 15 minuti) e quando si eseguono procedure in grado di produrre aerosol delle secrezioni (nebulizzazione di farmaci, induzione dell’espettorato, aspirazione delle secrezioni in una persona che non è in grado di espettorare efficacemente da sola).
È imperativo proteggere il personale, non solo per salvaguardare la continuità delle cure, ma per assicurarsi che i professionisti non diventino veicolo di infezione. Una diffusione dell’infezione tra gli operatori richiede il loro allontanamento dal luogo di lavoro con un conseguente maggior carico di lavoro che, in caso di una elevata diffusione dell’infezione anche tra gli ospiti, aumenterebbe ulteriormente e graverebbe su quanti rimangono in servizio.
• Dpi : Mascherina chirurgica con il più alto grado di filtrazione (riservare i filtranti respiratori FFP2/FFP3 (data l’emergenza in mancanza di questa tipologia saranno utilizzate quelle chirurgiche) , Camice a maniche lunghe, Guanti monouso in nitrile o vinile. É raccomandato che gli operatori seguano le procedure per indossare e rimuovere in sicurezza i DPI in sequenza corretta (ALLEGATO 2 Procedure di vestizione svestizione dei Dispositivi di Protezione Individuale). L’assistenza attiva di un altro operatore durante la vestizione e la svestizione è un’opzione valida per ridurre al minimo il rischio di contaminazione accidentale.
È altresì doveroso proteggere, per quanto possibile, gli operatori dallo stress fisico e psicologico affinché possano adempiere al loro ruolo nel contesto di un carico di lavoro elevato, fornendo supporto psicologico e assicurando il riposo tra un turno e l’altro.
Sono stati effettuati interventi di formazione in fad in merito ai rischi di esposizione professionale, alle misure di prevenzione e protezione disponibili, nonché alle caratteristiche del quadro clinico di COVID-19.
Gli operatori per una corretta assistenza a tutti gli ospiti, fanno attenzione a:
– igiene delle mani e respiratoria, utilizzo di dispositivi di protezione individuale appropriati , buone smaltimento sicuro dei rifiuti, gestione appropriata della biancheria, pulizia ambientale e sterilizzazione delle attrezzature utilizzate per il residente;
ALLEGATO 1 -Procedure per la sanificazione ambientale
In letteratura diverse evidenze hanno dimostrato che i coronavirus, inclusi i virus responsabili della SARS e della MERS, possono persistere sulle superfici inanimate in condizioni ottimali di umidità e temperature fino a 9 giorni. Un ruolo delle superfici contaminate nella trasmissione intraospedaliera di infezioni dovute ai suddetti virus è pertanto ritenuto possibile, anche se non dimostrato.
Allo stesso tempo però le evidenze disponibili hanno dimostrato che i suddetti virus sono efficacemente inattivati da adeguate procedure di sanificazione che includano l’utilizzo dei comuni disinfettanti di uso ospedaliero, quali ipoclorito di sodio (0.1% -0,5%), etanolo (62-71%) o perossido di idrogeno (0.5%), per un tempo di contatto pari ad 1 minuto.
Non vi sono al momento motivi che facciano supporre una maggiore sopravvivenza ambientale o una minore suscettibilità ai disinfettanti sopramenzionati da parte del SARS 2-CoV.
Pertanto, in accordo con quanto suggerito dall’OMS sono procedure efficaci e sufficienti una pulizia accurata delle superfici ambientali con acqua e detergente seguita dall’applicazione di disinfettanti comunemente usati a livello ospedaliero (come l’ipoclorito di sodio).
Protezione degli operatori addetti alla sanificazione ambientale
Il personale addetto alla sanificazione deve essere formato e dotato dei seguenti DPI:
Camice/grembiule monouso
Guanti spessi
Scarpe da lavoro chiuse
Durante la sanificazione della stanza di degenza l’ospite deve indossare una mascherina chirurgica, se le condizioni cliniche lo consentono.
È raccomandata l’igiene delle mani prima di indossare e dopo aver rimosso i DPI.
Frequenza della sanificazione
La stanza di isolamento/ la stanza di degenza dovrà essere sanificata almeno una volta al giorno, al più presto in caso di spandimenti evidenti e in caso di procedure che producano aerosol, da personale con DPI.
Attrezzature per la sanificazione
Per la sanificazione ambientale è necessario utilizzare attrezzature dedicate o monouso.
Le attrezzature riutilizzabili devono essere decontaminate dopo l’uso con un disinfettante a base di cloro.
Il carrello di pulizia non deve entrare nella stanza.
I locali vengono sanificati ed igienizzati 2 volte al giorno con varechina e appositi igienizzanti
Lavaggio delle stoviglie e degli indumenti dell’ospite
Non è richiesto alcun trattamento speciale per gli indumenti indossati dall’ospite che dovranno essere rimossi dalla stanza ponendoli in un sacchetto di plastica che va chiuso all’interno della stanza
stessa. Gli abiti non devono essere scossi e si consiglia di lavarli con un ciclo completo a una temperatura compresa tra 60 e 90 gradi. Non sono necessarie stoviglie o utensili da cucina usa e getta: le stoviglie e le posate utilizzate dall’ospite possono essere lavate in lavastoviglie.
ALLEGATO 2 – Procedure di vestizione svestizione dei Dispositivi di Protezione Individuale (DPI) e indicazioni per un utilizzo razionale
Si raccomandano le seguenti azioni, rispettando la sequenza di seguito indicata.
Preparazione
Predisporre su un piano di appoggio: 1 copricapo
1 mascherina chirurgica (o il facciale filtrante FFP2/FFP3 se si devono eseguire procedure che potrebbero generare aerosol delle secrezioni del paziente)
1 visiera o 1 paio di occhiali di protezione 3 paia di guanti monouso in nitrile o vinile.
Vestizione
1 camice monouso idrorepellente 2 garze
1 vassoio contenitore pulito
1 erogatore di gel idroalcolico
1 soluzione disinfettante a base di ipoclorito di sodio (0.1% -0,5%),
Togliere ogni monile e oggetto personale.
Praticare l’igiene delle mani con acqua e sapone o gel idroalcolico;
Indossare il copricapo
Indossare la mascherina chirurgica (o il facciale filtrante senza incrociare gli elastici e
modellare lo stringinaso)
Indossare la visiera o gli occhiali di protezione
Ripetere il lavaggio delle mani con il gel idroalcolico
Indossare un primo paio di guanti;
Indossare sopra la divisa il camice monouso idrorepellente;
Indossare secondo paio di guanti.
Svestizione
Regole comportamentali
evitare qualsiasi contatto tra i DPI potenzialmente contaminati e il viso, le mucose o la cute;
I DPI monouso vanno smaltiti nell’apposito contenitore per materiale infetto categoria B (UN3291) nell’area di svestizione;
decontaminare i DPI riutilizzabili;
Rimuovere il primo paio di guanti avendo cura di non toccare i guanti sottostanti e smaltirli nel contenitore per rifiuti infetti.
Rimuovere il camice idrorepellente strappando i lacci in vita e la chiusura posteriore, arrotolarlo dal lato interno e smaltirlo nel contenitore per rifiuti infetti.
Procedere all’igiene delle mani guantate con il gel idroalcolico;
Rimuovere gli occhiali protettivi o visiera e appoggiarli su una superficie;
Rimuovere la mascherina chirurgica (o il filtrante facciale FFP2/FFP3) maneggiandolo dalla parte posteriore e smaltirlo nel contenitore per rifiuti infetti.
Rimuovere il secondo paio di guanti evitando di contaminare la cute delle mani.
Praticare l’igiene delle mani con acqua e sapone o gel idroalcolico.
Indossare un nuovo paio di guanti.
Impregnare due garze con soluzione disinfettante a base di ipoclorito di sodio (0.1% -0,5%).
Sanificare gli occhiali protettivi o visiera e riporli nel vassoio contenitore pulito.
Indicazioni per un utilizzo razionale dei Dispositivi di Protezione Individuale (DPI)
Per ridurre il consumo improprio ed eccessivo di DPI e prevenire la loro carenza è opportuno che gli operatori evitino di entrare nella stanza in cui sia ricoverato un caso sospetto/accertato di COVID19 se ciò non è necessario a fini assistenziali.
È anche opportuno considerare di raggruppare le attività e pianificare le attività assistenziali al letto dell’ospite per minimizzare il numero di ingressi nella stanza (ad esempio, controllo dei segni vitali durante la somministrazione di farmaci oppure distribuzione del cibo ad opera di un operatore sanitario che deve eseguire altri atti assistenziali) rivedendo l’organizzazione del lavoro al fine di evitare, ripetuti accessi agli stessi e conseguente consumo di DPI.
Di seguito le indicazioni per un uso razionale dei principali DPI:
MASCHERINA CHIRURGICA: può essere utilizzata per assistere malati COVID-19 degenti nella stessa stanza/nucleo o struttura (nel caso in cui ci si trovi nella condizione di dover considerare tutte le persone della struttura come casi sospetti COVID-19). La mascherina chirurgica deve coprire bene il naso, la bocca e il mento e deve essere cambiata se diviene umida, si danneggia o si sporca.
FILTRANTE FACCIALE FFP2/FFP3: purché non sia danneggiato, contaminato o umido può essere utilizzato per un tempo prolungato fino ad un massimo di 4 ore. In assenza di filtranti facciali FFP2/FFP3 gli operatori sanitari possono utilizzare mascherine chirurgiche con il livello filtrante più alto disponibile.
CAMICI IDROREPELLENTI MONOUSO: in assenza usare i grembiuli monouso.
The following organizational measures were applied:
• strengthening of alternative communication measures with family members or significant persons (telephone calls, video calls using mobile phones and tablets), ensuring daily contact. Specifically, a group on Whatsapp was created with for continuous communication between family members and operators;
• Recommend all operators to perform hand hygiene before accessing their operating area: hand washing with soap and water for at least 60 seconds or with the use of alcohol-based sanitizers for at least 30 seconds.
Suitable spaces for social distancing are guaranteed
visits authorized by reservation and shifts
Direct contact between the Company Doctor and the employer
Body temperature detection on entry to access and between operators and guests. A register is kept where the temperature is taken.
Operators were adequately trained as described below.
Interventions
Staff training and training in the use of Personal Protective Equipment (PPE), procedures for environmental sanitation (ANNEX 1 - Procedures for environmental sanitation), proper hand hygiene, isolation of guests.
The provision, and the procedure for a constant supply, of a sufficient number of PPE in relation to the number of guests and operators; in particular, adequate estimates must be made regarding the necessary quantities of surgical masks, FFP2 and FFP3 facial filters, gloves, disposable gowns, eye protection, disinfectants and hydroalcoholic solution.
The methods to be implemented for the active search for potential cases among residents and operators and, according to the provisions in force, the restrictions from the work of suspected operators or positive test results for SARS-CoV-2. Suspicious operators will be banned for a period of 15 days.
The definition of the criteria for dividing the structure into separate operational areas, in case of positivity or suspected positivity, and a number of operators exclusively dedicated to assisting hospitalized guests in the area with the aim of limiting the spread of the infection.
The updating of business continuity plans, if staff members become ill or self-isolate because they are symptomatic.
The identification of a separate area of the structure (for example a nucleus or a floor) that can remain closed, to be used for the isolation of guests in the event that several suspected, probable or confirmed COVID-19 cases occur at the same time (hereinafter : cases).
The preparation and maintenance of a register in which to note the personnel dealing with the cases. The risk must be assessed individually, but in general normal work activity can continue and health surveillance must be ensured to detect the onset of symptoms early.
Monitoring of local, regional and national public health sources to know
the evolution of the epidemic in its territory.
The methods and tools necessary to ensure communication between guests and family members in the impossibility that the latter can access the structure.
protect operators
It is documented that the people most at risk of SARS-CoV-2 infection are those who have been in close contact with a host affected by COVID-19 or those caring for patients with COVID-19.
The risk increases when contact is close (<1 meter) and prolonged (> 15 minutes) and when performing procedures capable of producing secretion aerosols (nebulization of drugs, induction of sputum, aspiration of secretions in a person who does not is able to effectively expectorate on her own).
It is imperative to protect staff, not only to safeguard continuity of care, but to ensure that professionals do not become vehicles for infection. A spread of the infection among operators requires their removal from the workplace with a consequent greater workload which, in the event of a high spread of the infection even among guests, would further increase and burden those who remain in service.
• Dpi: Surgical mask with the highest degree of filtration (reserve the FFP2 / FFP3 respiratory filters (given the emergency, in the absence of this type the surgical ones will be used), Long sleeved gown, Disposable nitrile or vinyl gloves. It is recommended that operators follow the procedures to safely don and remove PPE in the correct sequence (ANNEX 2 Procedures for donning and undressing of Personal Protective Equipment) Active assistance from another operator during donning and undressing is a valid option to minimize the risk of accidental contamination.It is also necessary to protect, as far as possible, operators from physical and psychological stress so that they can fulfill their role in the context of a high workload, providing psychological support and ensuring rest between one shift and another.
Fad training interventions were carried out regarding the risks of occupational exposure, the prevention and protection measures available, as well as the characteristics of the clinical picture of COVID-19.
For proper assistance to all guests, operators pay attention to:
- hand and respiratory hygiene, use of appropriate personal protective equipment, good safe disposal of waste, appropriate management of linen, environmental cleaning and sterilization of equipment used for the resident;
ANNEX 1 - Procedures for environmental sanitation
In the literature, several evidences have shown that coronaviruses, including the viruses responsible for SARS and MERS, can persist on inanimate surfaces in optimal conditions of humidity and temperatures for up to 9 days. A role of contaminated surfaces in the intra-hospital transmission of infections due to the aforementioned viruses is therefore considered possible, even if not proven.
At the same time, however, the available evidence has shown that the aforementioned viruses are effectively inactivated by adequate sanitation procedures that include the use of common hospital disinfectants, such as sodium hypochlorite (0.1% -0.5%), ethanol (62 -71%) or hydrogen peroxide (0.5%), for a contact time of 1 minute.
There are currently no reasons for assuming greater environmental survival or lower susceptibility to the aforementioned disinfectants by SARS 2-CoV.
Therefore, in accordance with what is suggested by the WHO, thorough cleaning of environmental surfaces with water and detergent followed by the application of disinfectants commonly used in hospitals (such as sodium hypochlorite) are effective and sufficient procedures.
Protection of operators assigned to environmental sanitation
The sanitation personnel must be trained and equipped with the following PPE:
Disposable gown / apron
Thick gloves
Closed work shoes
During the sanitation of the hospital room, the guest must wear a surgical mask, if the clinical conditions allow it.
Hand hygiene is recommended before putting on and after removing PPE.
Frequency of sanitation
The isolation room / hospitalization room must be sanitized at least once a day, as soon as possible in the event of evident spills and in the case of procedures that produce aerosols, by personnel with PPE.
Sanitation equipment
For environmental sanitation it is necessary to use dedicated or disposable equipment.
Reusable equipment must be decontaminated after use with a chlorine-based disinfectant.
The cleaning trolley must not enter the room.
The premises are sanitized and sanitized twice a day with bleach and special sanitizers
Washing of dishes and guest clothing
No special treatment is required for clothing worn by the guest which must be removed from the room by placing them in a plastic bag that must be closed inside the room
itself. The clothes should not be shaken and it is recommended to wash them with a full cycle at a temperature between 60 and 90 degrees. No disposable dishes or kitchen utensils are required: the dishes and cutlery used by the guest can be washed in the dishwasher.
ANNEX 2 - Procedures for dressing and undressing of Personal Protective Equipment (PPE) and indications for rational use
The following actions are recommended, respecting the sequence indicated below.
Preparation
Arrange on a support surface: 1 headgear
1 surgical mask (or the FFP2 / FFP3 facepiece if you have to perform procedures that could generate aerosols of the patient's secretions)
1 face shield or 1 pair of goggles 3 pairs of disposable nitrile or vinyl gloves.
Dressing
1 disposable water repellent gown 2 gauzes
1 clean container tray
1 dispenser of hydroalcoholic gel
1 disinfectant solution based on sodium hypochlorite (0.1% -0.5%),
Remove all jewelry and personal items.
Practice hand hygiene with soap and water or hydroalcoholic gel;
Put on the headgear
Put on the surgical mask (or the filtering facepiece without crossing the elastics e
shape the nose clip)
Wear face shield or goggles
Repeat the hand washing with the hydroalcoholic gel
Put on a first pair of gloves;
Wear the disposable water-repellent coat over the uniform;
Put on second pair of gloves.
Undressing
Behavioral rules
avoid any contact between potentially contaminated PPE and the face, mucous membranes or skin;
Disposable PPE must be disposed of in the appropriate container for infected material category B (UN3291) in the undressing area;
decontaminate reusable PPE;
Remove the first pair of gloves taking care not to touch the gloves underneath and dispose of them in the infected waste container.
Remove the water-repellent gown by tearing the drawstrings at the waist and the back closure, roll it up from the inside and dispose of it in the infected waste container.
Proceed with the hygiene of the gloved hands with the hydroalcoholic gel;
Remove the goggles or face shield and place them on a surface;
Remove the surgical mask (or FFP2 / FFP3 facial filter) by handling it from the rear and dispose of it in the infected waste container.
Remove the second pair of gloves avoiding contaminating the skin of the hands.
Practice hand hygiene with soap and water or hydroalcoholic gel.
Put on a new pair of gloves.
Impregnate two gauze pads with sodium hypochlorite-based disinfectant solution (0.1% -0.5%).
Sanitize the goggles or face shield and place them in the clean storage tray.